Idült gyomornyálkahártya gyulladás (chronicus gastritis, krónikus gasztritisz)
Autimmun atrophiás gastritis ("A" típusú chronicus gastritis, anaemia perniciosában)
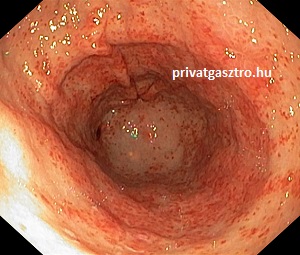
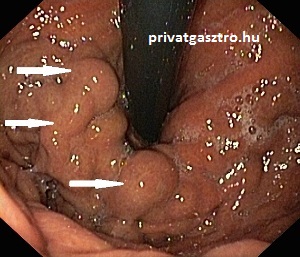
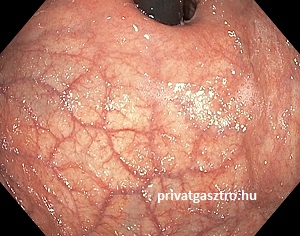 Ritka betegség, melyre macrocytaer anaemia (megnövekedett vörösvértest térfogattal járó vérszegénység), illetve B12 vitamin hiány esetén kell gondolni. A szervezet ellenanyagokat (autoantitestek) termel a saját gyomor fundus mirigyeinek parietális (fali) sejtjei ellen. Ennek következménye a gyomornyálkahártya gyulladása, a mirigyek és a nyálkahártya sorvadása (atrófia, atrophia), intestinalis metaplasia. Gyomortükrözés során a gyomorban elsimult redőzetet és a gyomor fundusának nyálkahártyáján fokozottan áttűnő érrajzolatot lehet látni (jobb oldali fénykép). A mirigyek és a gyomornyálkahártya sorvadása csökkent savtermelődéshez vezet. A B12 vitamin felszívódásához szükséges intrinszik faktor is többnyire a gyomornyálkahártya parietális sejtjeiben termelődik, ezért autoimmun gastritisben az intrinszik faktor termelődése is csökken, utóbbi következménye a vészes vérszegénység (anaemia perniciosa). Autoimmun atrophiás gastritisben gyakoribb a gyomor carcinoid tumora és a gyomorrák. Más autoimmun betegségekkel társulhat, pl. autoimmun pajzsmirigy betegségekkel, vitiligoval.
Ritka betegség, melyre macrocytaer anaemia (megnövekedett vörösvértest térfogattal járó vérszegénység), illetve B12 vitamin hiány esetén kell gondolni. A szervezet ellenanyagokat (autoantitestek) termel a saját gyomor fundus mirigyeinek parietális (fali) sejtjei ellen. Ennek következménye a gyomornyálkahártya gyulladása, a mirigyek és a nyálkahártya sorvadása (atrófia, atrophia), intestinalis metaplasia. Gyomortükrözés során a gyomorban elsimult redőzetet és a gyomor fundusának nyálkahártyáján fokozottan áttűnő érrajzolatot lehet látni (jobb oldali fénykép). A mirigyek és a gyomornyálkahártya sorvadása csökkent savtermelődéshez vezet. A B12 vitamin felszívódásához szükséges intrinszik faktor is többnyire a gyomornyálkahártya parietális sejtjeiben termelődik, ezért autoimmun gastritisben az intrinszik faktor termelődése is csökken, utóbbi következménye a vészes vérszegénység (anaemia perniciosa). Autoimmun atrophiás gastritisben gyakoribb a gyomor carcinoid tumora és a gyomorrák. Más autoimmun betegségekkel társulhat, pl. autoimmun pajzsmirigy betegségekkel, vitiligoval.
Helicobacter pylori negatív chronicus gastritisek
A chronicus gastritisek (idült gyomornyálkahártya gyulladás) leggyakoribb kóroki tényezője a Helicobacter pylori, de az elmúlt évtizedekben a Helicobacter pylori kiirtását célzó kezelések, a javuló higiénia és az antibiotikumok kiterjedt használata következtében egyre gyakoribbá váltak az un. Helicobacter pylori negatív chronicus gastritisek. A chronicus gastritis kórisméjének felállítása szövettani vizsgálattal lehetséges, mely módszerrel egyúttal a Helicobacter pylori nevű baktérium jelenléte is tisztázható.
A Helicobacter pylori negatív chronicus gastritiseknek két oka lehet. Egyik lehetséges esetben Helicobacter pylori okozta chronicus gastritisszel állunk szemben, de a baktérium valamilyen okból kifolyólag nem mutatható ki. A másik lehetőség az, hogy az adott chronicus gastritist nem Helicobacter fertőzés okozza.
Helicobacter okozta chronicus gastritisben a kórokozó kimutatása sikertelen lehet az alábbi esetekben:
- a Helicobacter pylorival fertőzött gyomornak nem minden részén telepszik meg a baktérium, ezért az antrum nyálkahártya vizsgálata egymagában nem mindig elég a Helicobacter pylori fertőzés kimutatásához
- a chronicus gastritist nem Helicobacter pylori, hanem Helicobacter heilmannii okozza és a kórokozó kimutatására kizárólag a Helicobacter pylori kimutatására alkalmas immunhisztokémiai festést alkalmazzák
- az intestinalis metaplasiát mutató gyomornyálkahártyáról hiányozhat a Helicobacter pylori, ha a vizsgált gyomornyálkahártya kizárólag vagy többnyire intestinalis metaplasiát tartalmaz, akkor ez lehet a magyarázat
- erosiók és fekélyek necroticus (elhalt) vagy regenerációs szöveteiről is hiányozhat a Helicobacter pylori, ha a vizsgált minta kizárólag vagy többnyire ilyen szöveteket tartalmaz, akkor ez lehet a magyarázat
- protonpumpa inhibitorok (PPI) szedése esetén a Helicobacter pylori baktériumok száma csökken és megváltozik elhelyezkedésük is, így szövettani vizsgálattal való kimutatásuk nehezebbé válik
- a különböző okokból szedett antibiotikumok szintén csökkentik a Helicobacter pylori baktériumok számát, így antibiotikus kezeléseket követően kb. egy hónapon át előfordul, hogy a fertőzés szövettani vizsgálattal átmenetileg nem igazolható
- sikeres Helicobacter pylori kiirtást követően a chronicus gastritis egyes jelei különböző ideig még fennmaradnak
Chronicus gastritisek speciális formái, melyek hátterében nem vagy csak részben áll Helicobacter pylori:
- reaktív vagy kémiai gastropathia különösen idősebb páciensek esetén
- fokális akítv gastritist gyulladásos bélbetegség (IBD), de akár Helicobacter pylori is okozhat, ezért az idült gastritisek e típusa esetén érdemes további erőfeszítéseket tenni Helicobacter pylori keresése céljából
- az autoimmun gastritisek kezdeti stádiumában a szöveti kép hasonló lehet a Helicobacter pylori okozta chronicus gastitishez
- granulomatosus gastritisek hátterében különböző fertőzések (akár Helicobacter pylori is), gyulladások (pl. gyulladásos bélbetegségek – IBD), daganatos betegségek állhatnak
- lymphocytás gastritis többnyire coeliakia és Helicobacter pylori infectio követkzménye
Gyomor- vagy nyombélfekély
Helicobacter pylori fertőzés kezelése
Az idült gasztritisz, a gyomor- és nyombélfekély, a gyomor MALT (mucosa-associated lymphoid tissue) limfóma és a gyomorrák kóroki tényezőjeként ismertté vált Helicobacter pylori baktérium világszerte elterjedt. Felfedezéséért 2005-ben orvosi Nobel-díjat kapott Warren és Marshall. A Helicobacter pylori fertőzés általában gyerekkorban következik be és éveken, évtizedeken át tart, többnyire a baktérium gyógyszeres kiirtásáig. Bár az utóbbi évtizedekben a higiéné fokának és az életszínvonal emelkedése következtében a Helicobacter pylori fertőzés ritkábbá vált, továbbra is nagy jelentősége van a baktérium kiirtásának, éppen a fent említett betegségekkel való kapcsolata miatt.
Helicobacter pylori fertőzéssel összefüggésbe hozható betegségek
• gyomorfekély
• nyombélfekély
• gyomorrák
• MALT (mucosa associated tissue) limfóma
• idült gasztritisz
• diszpepszia
• idiopátiás trombocitopéniás purpura
• vashiányos vérszegénység
• B12 vitaminhiány
Mikor kell keresni a Helicobacter pylori fertőzést
• a fent felsorolt betegségekben
• tartós nem szteroid gyulladásgátló, aszpirin kezelés előtt
• tartós protonpumpa gátló kezelés előtt
A Helicobacter pylori fertőzés kimutatására alkalmas módszerek
• gyomortükrözés során a gyomornyálkahártyából vett minta szövettani vizsgálata
• gyomortükrözés során a gyomornyálkahártyából vett mintával végzett ureáz gyorsteszt
• urea kilégzési teszt
• széklet Helicobacter pylori antigén meghatározás
• vérből végzett Helicobacter pylori szerológiai vizsgálatok
A Helicobacter pylori eradikáció javallatai
Az utóbbi években megváltozott a Helicobacter pylori kiirtásának az indikációja. A 2014-ben született Kyoto-i konszenzus értelmében a Helicobacter pylori kiirtását nem csak a fent felsorolt betegségek esetén, hanem minden fertőzött személynek fel kell ajánlani, hacsak nincs ez ellen szóló érv.
Antibiotikus kezelési lehetőségek
A Helicobacter pylori antibiotikumokkal szembeni rezisztenciájának növekedése következtében a Helicobacter pylori kiirtását célzó kezelések eredményessége az utóbbi évtizedben csökkent. Ennek ellensúlyozására a kezelés időtartamának egyről két hétre való meghosszabbítása, a különböző antibiotikumok egymást követő adása (ún. szekvenciális kezelés) és a protonpumpa gátlóból (protonpumpa inhibitor, PPI) és három antibiotikumból álló kezelések nyújtanak lehetőséget. Ha az első Helicobacter pylori eradikációs kezelés sikertelen, akkor egy a helyi antibiotikum rezisztencia viszonyok alapján összeállított második eradikációs sémával kell próbálkozni. Amennyiben egy második eradikációs kísérlet is sikertelen maradt, akkor két lehetőség van: vagy rezerv antibiotikumokat (pl. furazolidon) tartalmazó további empirikus kombinációkkal próbáljuk a Helicobacter pylorit kiirtani vagy tenyésztést és antibiotikum rezisztencia meghatározást végzünk és utóbbi eredményének megfelelően egyéni kezelést állítunk össze.
|
gyógyszer kombináció
|
kezelés
tartama
|
megjegyzés
|
|
2xPPI + 2x1000 mg amoxicillin + 2x500 mg calrithromycin + 2x500 mg metronidazol
|
14 nap
|
első vonalbeli kezelésre javasolható |
|
2xPPI + 4xbizmut + 4x500 mg tetracyclin + 4x250 mg metronidazol
|
10-14 nap
|
első vagy második vonalbeli kezelésre javasolható, penicillin allergiásoknak is |
|
2xPPI + 2x1000 mg amoxicillin, majd
2xPPI + 2x500 mg clarithromycin + 2x500 mg tinidazol/metronidazol
|
5-7 nap
5-7 nap
|
első vonalbeli kezelésre javasolható (un. szekvenciális kezelés) |
|
2xPPI + 2x1000 mg amoxicillin, majd
2xPPI + 2x250 mg levofloxacin + 2x500 mg tinidazol/metronidazol
|
5-7 nap
5-7 nap
|
első vonalbeli kezlésre javasolható (un. módosított szekvenciális) kezelés |
|
2xPPI + 2x1000 mg amoxicillin, majd
2xPPI + 2x1000 mg amoxicillin + 2x500 mg clarithromycin + 2x500 mg metronidazol
|
7 nap
7 nap
|
első vonalbeli kezelésre javasolható (un. hibrid kezelés) |
|
2xPPI + 2x1000 mg amoxicillin + 2x500 mg clarithromycin + 2x500 mg metronidazol, majd
2xPPI + 2x1000 mg amoxicillin
|
7 nap
7 nap
|
első vonalbeli kezelésre javasolható (un. reverz hibrid kezelés) |
|
2xPPI + 2x1000 mg amoxicillin + 2x500 mg clarithromycin
|
14 nap
|
magas clarithromycin rezisztencia esetén nem javasolt |
| 2xPPI + 2x1000 mg amoxicillin + 1-2x500 mg levofloxacin |
14 nap
|
első vonalbeli kezelésre javasolható |
| 2xPPI + 2x1000 mg amoxicillin + 2x500 mg levofloxacin + 4xbizmut |
14 nap
|
második vagy harmadik vonalbeli séma |
| 2xPPI + 2x500 mg clarithromycin + 2-3x500 mg metronidazol |
14 nap
|
régi séma, ma már alacsony eradikációs rátával, penicillin allergiásoknak |
| 2xPPI + 1x500 mg levofloxacin + 2x500 mg metronidazol |
10-14 nap
|
alternatív séma penicillin allergiásoknak |
Egyéb kezelési lehetőségek
Adjuváns kezelés
Bár ellentmondásosak az eredmények, az eradikációs kezeléshez társított probiotikumok javíthatják az eradikáció eredményességét és csökkenthetik a mellékhatásokat.
Oltás
Állatkísérletekben sikeresen alkalmaztak oltást a Helicobacter pylori fertőzés megelőzésére. Az emberben alkalmazható Helicobacter pylori ellenes oltások még kifejlesztés alatt állnak.
Eradikáció sikerének ellenőrzése
A Helicobacter pylori eradikáció ellenőrzése minden esetben indokolt. Urea kilégzési tesztet, ennek hiányában széklet antigén vizsgálatot javasolnak.
Gyomor polyp
Gyomorrák
A gyomorrák előfordulása
 Férfiakban a második, nőkben a negyedik leggyakoribb rosszindulatú daganat. Európa és vele együtt Magyarország a világ azon részei közé tartozik, ahol a gyomorrák ritka betegség. Leggyakrabban 55-75 évesekben fordul elő, férfiak között kb. kétszer gyakrabban mint nőkben. Magyarországon évente 2500-an halnak meg gyomorrák következtében.
Férfiakban a második, nőkben a negyedik leggyakoribb rosszindulatú daganat. Európa és vele együtt Magyarország a világ azon részei közé tartozik, ahol a gyomorrák ritka betegség. Leggyakrabban 55-75 évesekben fordul elő, férfiak között kb. kétszer gyakrabban mint nőkben. Magyarországon évente 2500-an halnak meg gyomorrák következtében.
A gyomorrák oka, hajlamosító tényezők
A veleszületett, örökletes hajlamon kívül a gyomorrák kialakulására több tényező hajlamosíthat, ilyenek a nem egészséges étrend (sós, füstölt, nem megfelelően tartósított élelmiszerek), a Helicobacter pylori fertőzés (a chronicus atrophiás gastritis, intestinalis metaplasia), a gyomor polypok (jóindulatú daganatok), a korábbi részleges gyomoreltávolítás és az anaemia perniciosa.
A gyomorrák tünetei
A korai tünetek hiánya miatt a gyomorrák gyakran előrehaladott stádiumban kerül felismerésre. Étvágytalanság, testsúlycsökkenés, gyomortáji fájdalmak, hányinger, hányás, tápcsatornai vérzések, vashiányos vérszegénység vethetik fel a gyomorrák gyanúját.
Vizsgálatok gyomorrák gyanúja esetén
Gyomorrák lehetőségének felmerülése esetén gyomortükrözést (gasztroszkópiát, felső pánendoszkópiát) kell végezni. Ha ennek során gyomorrákra gyanús elváltozás látható, akkor abból szövettani mintát (biopsziát) kell venni. Ha a szövettani vizsgálat nem igazolja a felmerült gyanút, akkor a gyomortükrözést és a mintavételt meg kell ismételni. 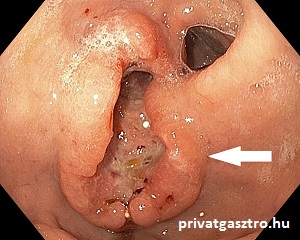 Amennyiben a szövettani vizsgálat is alátámasztja a gyomorrák diagnózisát, akkor a következő lépés a gyomorrák stádiumának (a betegség előrehaladottságának) megállapítása, ennek eszközei a gyomortükrözést és a diagnózis szövettani megerősítését követően a hasi ultrahangvizsgálat, a hasi és mellkasi CT vizsgálat és az endoszkópos ultrahangvizsgálat. Gyomordaganat esetén a hasi ultrahangvizsgálat májáttéteket (májmetasztázisokat) és nyirokcsomó áttéteket mutathat ki. Azon kívül, hogy könnyen hozzáférhető, olcsó és fájdalommentes, hozzásegít a máj, az epehólyag, az epeutak, a hasnyálmirigy, a lép és a vesék számos betegségének felismeréséhez. Ezért minden hasi panasz esetén alapvizsgálatnak számít. A hasi és mellkasi CT vizsgálat alkalmas a gyomorrák kiterjedésének megállapítására, valamint a nyirokcsomó áttétek és a távoli áttétek felderítésére. Az endoszkópos ultrahangvizsgálat a legmegbízhatóbb a daganat gyomorfalban való terjedési mélységének és a környéki nyirokcsomók érintettségének meghatározásában.
Amennyiben a szövettani vizsgálat is alátámasztja a gyomorrák diagnózisát, akkor a következő lépés a gyomorrák stádiumának (a betegség előrehaladottságának) megállapítása, ennek eszközei a gyomortükrözést és a diagnózis szövettani megerősítését követően a hasi ultrahangvizsgálat, a hasi és mellkasi CT vizsgálat és az endoszkópos ultrahangvizsgálat. Gyomordaganat esetén a hasi ultrahangvizsgálat májáttéteket (májmetasztázisokat) és nyirokcsomó áttéteket mutathat ki. Azon kívül, hogy könnyen hozzáférhető, olcsó és fájdalommentes, hozzásegít a máj, az epehólyag, az epeutak, a hasnyálmirigy, a lép és a vesék számos betegségének felismeréséhez. Ezért minden hasi panasz esetén alapvizsgálatnak számít. A hasi és mellkasi CT vizsgálat alkalmas a gyomorrák kiterjedésének megállapítására, valamint a nyirokcsomó áttétek és a távoli áttétek felderítésére. Az endoszkópos ultrahangvizsgálat a legmegbízhatóbb a daganat gyomorfalban való terjedési mélységének és a környéki nyirokcsomók érintettségének meghatározásában.
A gyomorrák kezelése
A gyomorrák kezelése a stádium beosztástól függ. A csak a gyomornyálkahártyát érintő korai gyomorrák esetében az endoszkópos rezekció (kimetszés) is elfogadott. A kiterjedtebb gyomordaganatok esetében a gyógyulás műtéttel érhető el, ez a gyomor egy részének vagy egészének eltávolítását (szubtotális, illetve totális gyomor rezekció; szubtotális, illetve totális gasztrektómia) jelenti. A műtét előtti (perioperatív, neoadjuváns) kemoterápiával javítható a sebészi kezelés eredményessége, csökken a betegség kiújulásának valószínűsége és javul a túlélés esélye. Sajnos a gyomorrákos betegek kétharmada a diagnózis felállításakor már inoperábilis (műtéti kezelésre alkalmatlan) stádiumban van, esetükben gyógyító kezelés már nem jön szóba, csak palliatív kemoterápiára van lehetőség. Utóbbi célja a várható élettartam hosszabbítása és az életminőség javítása.
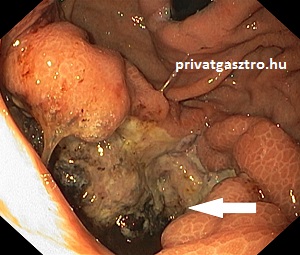
Gyomor limfóma (gyomor lymphoma)
Gyomor carcinoid (gyomor neuroendocrin daganata)
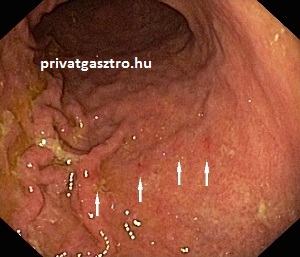
A gasztroenterológia, endokrinológia és onkológia határterületének számító gyomor carcinoidok ritka daganatok, melyek a gyomor enterochromafin sejtjeiből indulnak ki. Lehetnek egyedülállóak és többszörösek. A gyomor carcinoid daganatai többnyire nem okoznak panaszt és véletlenszerűen kerülnek felismerésre más okból végzett gyomortükrözés (gastroscopia, gasztroszkópia) során, de ritkán hányinger, hányás, hasi diszkomfort, teltségérzet, vérzés tüneteivel járnak. Néhány esetben a gyomor carcinoid daganata carcinoid szindróma tüneteit okozza: bőrpír, hasmenés, nehézlégzés, jobb szívfél elégtelenség. Gyomortükrözés során polypoid képletként jelennek meg. Endoszkópos ultrahang során a gyomor nyálkahártyából vagy submucosából kiinduló echoszegény képletként ábrázolódnak.
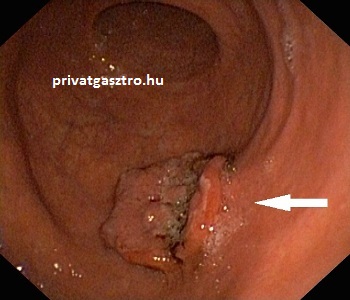
A gyomor carcinoid tumorait három típusba sorolják. Az 1-es típusúak teszik ki a gyomor carcinoidok 70-80 %-át. Atrófiás gasztritiszhez és anaemia perniciosához (vészes vérszegénységhez) társulnak és az emelkedett gastrin szint következtében alakulnak ki. Az 1-es típusú gyomor carcinoidok kicsik és többszörösek, ritkán adnak áttétet, metastasist. A fényképeken anaemia perniciosához, atrophiás gastritishez társuló carcinoidok láthatók. A felső fényképen négy 1-2 mm átmérőjű carcinoid tumor, az alsó fényképen egy 15 mm átmérőjű carcinoid. A 2-es típusú gyomor carcinoidok ritkák, a gyomor carcinoidok 5 %-át adják. Zollinger-Ellison szindrómában (MEN 1 szindrómában) fordulnak elő, szintén az emelkedett gastrin szint következtében. A 2-es típusú gyomor carcinoidok is többszörösek és kicsik, de gyakrabban adnak áttétet, mint az 1-es típusúak. A 3-as típust sporadikusnak nevezik, a gyomor carcinoidok 20 %-át teszik ki. Nem emelkedett gasztrin szinthez társulnak, egyedülállóak, nagyobbak és gyakran adnak áttétet.
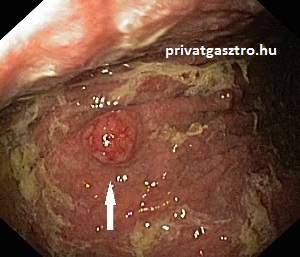 A gyomor carcinoid tumorainak kezelését a típus határozza meg, a kezelés megválasztásához gasztroenterológus, onkológus és endokrinológus együttműködésére lehet szükség. Az 1 cm-nél kisebb 1. típusú gyomor carcinoidokat gyomortükrözés során a gasztroenterológus eltávolíthatja, de a rendszeres gyomortükrözésekkel való követés is elfogadott. Az 1 cm-nél ngyobb elváltozások esetében endoszkópos ultrahangvizsgálattal megállapítható a mélybe való terjedés. Amennyiben a carcinoid daganat eléri a muscularis propriának nevezett réteget vagy a mérete meghaladja a 2 cm-t vagy hatnál több carcinoid van jelen, esetleg áttétek (metastasisok) is, akkor a daganatsebészet elveinek megfelelő műtét javasolt. Alternatív sebészi megoldást jelent az antrectomia (a gyomor utolsó, a gyomorkapu, illetve patkóbél előtti szakaszának műtéti eltávolítása). Az antrum eltávolítását követően a gastrinszint mérséklődik (a gastrint termelő G-sejtek eltávolításának következtében) és a carcinoidok mérete csökken vagy nem növekszik tovább. Gyógyszeres kezelésként somatostatin analógok vagy a gyomortartalom savasítása lehetséges. Az endoszkópos követés (rendszeres gyomortükrözések) minden esetben indokolt. 2-es típusú gyomor carcinoidokat mindig el kell távolítani, ha az endoszkópos eltávolítás nem lehetséges vagy kiújulnak, akkor műtéti beavatkozás javasolt. Szomatosztatin analógok hatására a tumor mérete csökkenhet. 3-as típusú gyomor carcinoidok a felismerésük idején már gyakran áttétet, metasztázist adtak (a gyomor carcinoidok áttétei többnyire a májban alakulnak ki). Teljes vagy részleges gyomorrezekció (gyomor egészének vagy egy részének műtéti eltávolítása) javasolt a környéki nyirokcsomók eltávolításával. A májáttétek keresésére CT, MR vagy somatostatin receptor scintigraphia (Octreoscan) javasolt.
A gyomor carcinoid tumorainak kezelését a típus határozza meg, a kezelés megválasztásához gasztroenterológus, onkológus és endokrinológus együttműködésére lehet szükség. Az 1 cm-nél kisebb 1. típusú gyomor carcinoidokat gyomortükrözés során a gasztroenterológus eltávolíthatja, de a rendszeres gyomortükrözésekkel való követés is elfogadott. Az 1 cm-nél ngyobb elváltozások esetében endoszkópos ultrahangvizsgálattal megállapítható a mélybe való terjedés. Amennyiben a carcinoid daganat eléri a muscularis propriának nevezett réteget vagy a mérete meghaladja a 2 cm-t vagy hatnál több carcinoid van jelen, esetleg áttétek (metastasisok) is, akkor a daganatsebészet elveinek megfelelő műtét javasolt. Alternatív sebészi megoldást jelent az antrectomia (a gyomor utolsó, a gyomorkapu, illetve patkóbél előtti szakaszának műtéti eltávolítása). Az antrum eltávolítását követően a gastrinszint mérséklődik (a gastrint termelő G-sejtek eltávolításának következtében) és a carcinoidok mérete csökken vagy nem növekszik tovább. Gyógyszeres kezelésként somatostatin analógok vagy a gyomortartalom savasítása lehetséges. Az endoszkópos követés (rendszeres gyomortükrözések) minden esetben indokolt. 2-es típusú gyomor carcinoidokat mindig el kell távolítani, ha az endoszkópos eltávolítás nem lehetséges vagy kiújulnak, akkor műtéti beavatkozás javasolt. Szomatosztatin analógok hatására a tumor mérete csökkenhet. 3-as típusú gyomor carcinoidok a felismerésük idején már gyakran áttétet, metasztázist adtak (a gyomor carcinoidok áttétei többnyire a májban alakulnak ki). Teljes vagy részleges gyomorrezekció (gyomor egészének vagy egy részének műtéti eltávolítása) javasolt a környéki nyirokcsomók eltávolításával. A májáttétek keresésére CT, MR vagy somatostatin receptor scintigraphia (Octreoscan) javasolt.
Gyomorvisszér, gyomor varicositas
Vater-papilla daganat
Gastric antral vascular ectasia (GAVE)